産科

産科

産科はお産という視点から、出産に伴う母体の変化、子宮・卵巣など女性性器の異常、さらに子宮内の胎児の状態をみる診療科です。妊婦健診では、体重や血圧の測定、超音波検査、尿検査、感染症検査、血糖値検査などを通じて、母体、胎児ともに問題がないかを定期的に確認します。ときにみられる、妊娠悪阻(にんしんおそ:つわりが悪化した症状)や、妊娠高血圧症候群、妊娠糖尿病、羊水過多症・過少症といった、妊婦特有の病気にも迅速に対応します。保健指導では辛いつわりへの対処法や生活上の注意点、マタニティーブルーへの対応といった精神面のサポートも行います。
すべての妊婦さんにとってお産は、赤ちゃんを授かったという喜びを感じる一方、身体面や生活面で不安を感じるものです。当院では健康的で、不安なく出産を迎えられるよう、一人ひとりに寄り添った医療でサポートいたします。ご主人とお二人での受診も大歓迎です。ぜひ、お越しください。
※当院では、出生前診断のNIPT・分娩は取り扱っておりません。
不妊症・不育症についても、受診の上ご相談ください。
生理が遅れたり、軽い吐き気など体調が変化していたり、妊娠検査薬で陽性反応が出たなど、妊娠したかな?と思ったら、ぜひ早いうちにご来院ください。
はじめての診察では、問診と尿検査を行ったうえで内診・超音波検査を行い妊娠の判定をさせていただきます。また、他院で妊婦健診中の方のエコー検査も可能です。
胎内の赤ちゃんはめざましく発育し、それに伴いお母さんの身体も大きく変化してきます。妊婦健診では胎児の発育状態を診る超音波検査とともに、妊娠週に応じた様々な検査で、お母さんと赤ちゃんの健康をチェックします。
健診の際は、日常生活や食事のこと、日常での疑問や不安に思うことなど、何でも気軽にご相談ください。
| 妊婦健診 | 5,000円 | |
|---|---|---|
| 初期検査 | 19,000円 | |
| 中期検査 | 12,000円 | |
| 当院で妊婦健診を受診の方 | 4Dエコー(USB初回のみ) | 3,300円(税込) |
| 4Dエコー(カラープリント、USB2回目以降) | 1,100円(税込) | |
| 妊婦健診 | 5,000円 |
|---|---|
| 初期検査 | 19,000円 |
| 中期検査 | 12,000円 |
| 当院で妊婦健診を受診の方 | |
| 4Dエコー (USB初回のみ) |
3,300円 (税込) |
| 4Dエコー (カラープリント、 USB2回目以降) |
1,100円 (税込) |
*当院で妊婦健診を受診される方は、上記の追加料金で、妊娠14週以降、経腹エコー(4D含む)のデータをお渡しすることが可能です。
妊娠期間の分け方は何種類かありますが、大きくは【妊娠初期( ~妊娠4ヶ月 妊娠15週6日)】、【妊娠中期(妊娠5ヶ月 妊娠16週0日)(~7ヶ月 妊娠27週6日)】、【妊娠後期(妊娠8ヶ月 妊娠28週0日)~ 】の3つに分けられます。
特に、妊娠初期は赤ちゃんの中枢神経や心臓といった重要な器官が形成されるとても大切な時期ですが、お母さんが妊娠に気づかないこともあります。もし、妊娠の可能性がある場合は、後から不安を感じたり後悔しないように喫煙、飲酒は中止し、カフェインの摂取を控えてください。また、薬剤も必ず医師や薬剤師に確認してから服用するなどの注意が必要です。
また、妊娠・出産は病気ではない、といわれますが、通常とは違う体調となりやすい時です。妊娠初期には倦怠感や吐き気(つわり)が現れる可能性が高いことはよく知られていますが、その他にも鼠径部の痛み、妊娠中期からは腰痛を訴えられる方もおられます。さらに妊娠後期には、足のつり(こむらがえり)や後期づわりなど、妊娠週数によっても様々なマイナートラブルを感じることもありますが大きく個人差があります。
また、妊娠中は、体重の増えやすい時期でもあり、急激な体重増加はお母さん自身の体に負担をかけ、トラブルの元となります。神経質になりすぎる必要はありませんが、体重コントロールも必要です。
そして、最近では「産後うつ」について、よく耳にされるようになったかと思いますが、「周産期うつ」と呼ばれるようになってきているように、実は、産後だけではなく、妊娠に伴い通常のホルモンバランスと変化しますので、妊娠中から気分の変動のある方も多くおられます。特に、普段、生理前にイライラなどの気分変動を感じやすい方は、ホルモンバランスの変化に敏感である可能性もあるので、いつでもご相談ください。
赤ちゃんがいつ産まれでもいい時期を正期産といっており、妊娠37週0日~ 妊娠41週6日までのことをいいます。それ以前に赤ちゃんが子宮外に出てしまうことを流産・早産といっており、それが妊娠21週6日までに起こると流産、妊娠22週0日~36週6日の間に起こると早産といい、その流産・早産が起こりそうになっている状態をそれぞれ切迫流産・切迫早産といいます。
妊娠前には糖尿病と診断されておらず、妊娠中にはじめて発症した糖代謝異常を妊娠糖尿病といいます。お母さんが高血糖であると、お腹の赤ちゃんも高血糖になり、様々な合併症が起こり得ます。お母さんには、妊娠高血圧症候群、羊水量の異常、肩甲難産、網膜症・腎症およびそれらの悪化のリスクがあり、赤ちゃんには、流産、形態異常、巨大児、心臓の肥大、低血糖、多血症、電解質異常、黄疸などのリスクがあります。妊婦さんの7~9%に妊娠糖尿病が認められるといわれています。とくに肥満や糖尿病の家族歴のある方、高年妊娠、巨大児出産既往のある方などはハイリスクとされていますので、必ず検査を受けるようにしてください。
妊娠中に高血圧を発症した場合をいいます。妊娠以前から高血圧を認める場合や妊娠20週までに高血圧を認める場合を高血圧合併妊娠、妊娠20週以降に高血圧のみを発症する場合を妊娠高血圧症、高血圧と蛋白尿(肝機能障害・腎機能障害・神経障害・血液凝固障害、赤ちゃんの発育不良などを含む)を認める場合は、妊娠高血圧腎症に分類されています。
この病気は、妊婦さん約20人に1人の割合で起こるといわれており、早発型と呼ばれる妊娠34週未満で発症した場合、重症化しやすい傾向があります。重症化すると母子ともに危険な状態になることがある疾患です。妊婦健診をきちんと受診し、適切に周産期管理を行っていきましょう。
正常よりも低い位置(膣に近い側)に胎盤が付着し、胎盤が子宮の出口(内子宮口)を覆っている状態をいいます。通常、赤ちゃんは胎盤より先に出てきますが、胎盤位置異常では胎盤が赤ちゃんよりも下(膣)側にあるため、先に胎盤から出てしまいます。そうなると胎盤が出る時に大出血を起こし、赤ちゃんは胎盤が出た時点で胎盤からの栄養が途切れます。さらに子宮内にいる赤ちゃんは呼吸もできない状態になってしまいます。こうしたリスクがあるため胎盤位置異常の場合には、ほぼ帝王切開(お腹と子宮を切開して赤ちゃんを取り出す方法)分娩となります。ただし、妊娠早期に超音波検査で胎盤位置異常と診断されても、妊娠が進むにつれて子宮が大きくなると、徐々に胎盤が上にあがり、最終的に胎盤位置異常でなくなることも少なくありません。ですから、妊娠中期頃までの仮の胎盤位置異常は過度な心配はいりません。
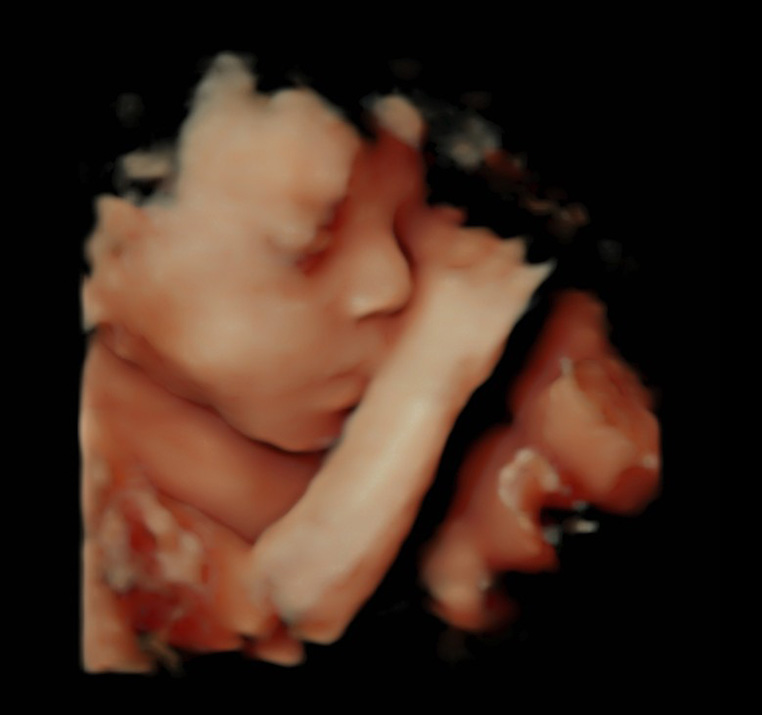
超音波検査は高周波の音波を利用して体内を視覚化する検査です。妊婦健診で行う超音波検査(エコー検査)は主に赤ちゃんの推定体重や羊水量、胎盤の位置をチェックします。赤ちゃんの骨格や内臓の状態など身体内部まで観察することができます。3次元動画像は、赤ちゃんの表情や動く様子をリアルタイムに観察することができます。あくびをする瞬間やまばたき、口を動かして羊水を飲んでいる様子なども観察できることもあります。
妊婦さんから採取された血液の中のα-フェトプロテインなど3~4種の物質を調べて 、対象の病気がある可能性の高さを調べる、クアトロマーカー、などと言われている検査です。
この検査は当院でも行なっております。 希望される方は診察時に担当医にお尋ねください。
どちらも当院では行なっておりませんので、ご希望あれば他院で受けていただく形となります。
当院ではいろいろな経験豊富な助産師が在籍しているので、気軽に相談に来てください。赤ちゃんの発育・発達などの相談は小児科や乳幼児健診でとなりますが、妊娠中から産後に気持ち的に不安定であったり、落ち着かない、不安や悩みがある、妊娠中の身体がしんどい、お腹の赤ちゃんがかわいいと思えない、お産・分娩の時のもやもやした気持ちが残っている、産後の育児がツラい…などなど、私たちは、どんな気持ちも思いも、否定したり非難すること、責めることはありません。どこかに助けを求める場として、軽い気持ちでお話に来てください。
お話を聞き、ちょっとスッキリしたり、一緒に考えていくことができれば、と思います。
4Dエコーとは、お腹の赤ちゃんを立体的に見ることが出来る超音波検査のことです。
赤ちゃんが動いているところや、赤ちゃんの顔を、立体的に見ることが可能です。お腹の中の赤ちゃんを覗いて、話しかけながら楽しいひと時を過ごしてみませんか?他院で妊婦健診を受けられている方でも、ご予約いただけます。
※当院では、胎児スクリーニングは行っておりませんので、ご了承ください。
妊娠18週頃~32週頃まで(妊娠25~30週頃がおすすめです)
| 初回 | USBに全データを入れてお渡し | 3300円 |
|---|---|---|
| カラープリント | 2200円 | |
| 2回目以降 | 持参USBに全データを入れてお渡し | 1100円 |
| カラープリント | 1100円 |
※別途、初再診料がかかります
23w頃の様子
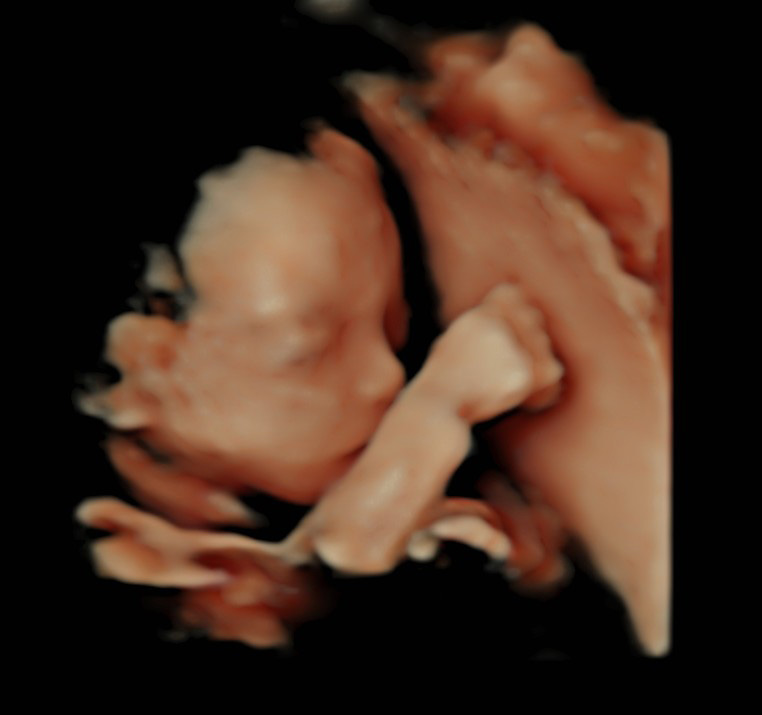
27w頃の様子